Parto em Rondônia
Relatos, partos e tudo o mais afim..
14 de junho de 2025
Relato de parto da Alice: parto domiciliar assistido
3 de março de 2023
Relato de parto da Keila: parto normal humanizado em Cacoal

Quem me conhece há muito tempo, sabe que ser mãe nunca foi meu sonho...rs, por muitas vezes me culpei por isso.... Acreditem! Mas foi a minha melhor escolha desde que engravidei pela primeira vez eu tinha escolha como tudo na vida... e eu escolhi ser Mãe, desejei ser mãe, e logo então o sonho começou....
A chegada da Isa, foi a significação de tudo isso... quando descobri que estava grávida pela terceira vez, foi em um dos momentos de maior desafio e vulnerabilidade em que estávamos enfrentando. Nossa família havia acabado de superar o COVID, no entanto e noticia da gravidez soou em nossos ouvidos como esperança... Luz... Amor e Milagre.
Após a superação de uma doença... a chegada da gravidez trouxe a certeza de que milagre existe...
Isabela nos permitiu fazer tudo novo, de novo, e diferente de tudo em que havíamos vivido. Nunca havia pensado em parto Humanizado... porém todas as outras gestações não abri mão do parto Natural, pois eu mais do que ninguém sei o quanto o parto natural faz bem para criança e para nós mães.
Foi ai que decidi que seria um parto humanizado dessa vez... ao meu modo... rs Nascer sempre é, e sempre será, um momento muito forte para a criança e para a mãe. Isso de acordo com a ciência do Início da vida, da médica Eleanor Luzes! E o mais importante é entender isso: “Para mudar o mundo devemos primeiro mudar a forma de nascer” (M. Odent).
E existe um jeito de enfrentar isso de uma maneira mais leve e amorosa... o parto humanizado! Para você enfrentar com leveza, amor e gratidão essa fase que você e bebê enfrentarão juntos. Foi único - só para adiantar - e mudar muita coisa, é o início…
E comigo não foi diferente há como foi maravilhoso meu parto gente, existem anjos que Deus coloca em nosso caminho e a Sabrina fisioterapeuta pélvica e doula foi o meu anjo e o da Isa.
.jpg)
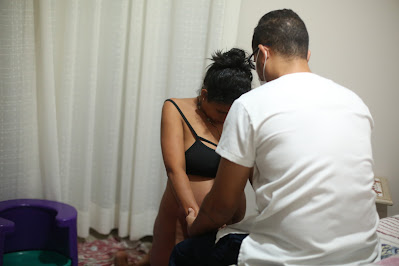
Nosso trabalho de parto durou em média 15 horas. Eu estava em São Francisco ainda a noite quando comecei a perder liquido sem qualquer contração decidimos ir para Cacoal, chegando lá constatamos que eu havia perdido muito liquido e o médico achou melhor me monitorar no hospital e induzir ao parto uma vez que o liquido não estava repondo... sim, induzimos o parto na maior tranquilidade e muito monitorada, só que Isa é tão tranquila que a cada contração os batimentos se mantinham bem, e ela não descia... rsrsrs continuamos com muita segurança e monitoramento, como eu já havia estado muito cansada (eu estava sem dormir há quase duas noites por conta da viajem) solicitei e falei com o médico que as contrações estavam muito alta e ai ele disse vamos induzir com o hormônio. Falei 'sim', e confiei total nele. Nessas horas o mais importante é a sua fé e a segurança no profissional em que você escolheu te acompanhar. E aí não durou mais 10 minutos e a Isa veio ao mundo!
Foi muito rápido... o momento da chegada dela foi em minutos. Nasceu dia 26/11/2021 Isabela Sodré Simonato. Pesando 2,444 kg 48 cm de 36 e 6 dias de gestação... foi único... resinificamos todos os outros partos, Eu e o Talis, sempre enfrentamos isso juntos, e nessa gestação não poderia ser diferente! Ele esteve presente em todos os momentos da gestação isso me deixou muito feliz e agradecida.
.jpg)
Aprendi que:
💟Keila Helena Sodré Simonato é fisioterapeuta, tem 3 filhas e mora em São Francisco do Guaporé, Rondônia.
Contato: keilahelenasodre88@gmail.com
11 de fevereiro de 2022
Relato de parto da Mayara: parto domiciliar em Cacoal

Gabriela teve sua chegada anunciada 4 meses antes de sua concepção pela sua irmã Manuela.
No dia 03 de novembro de 2020, sentados a mesa enquanto almoçávamos, Manuela disse com toda propriedade: "Mamãe, você vai ter uma Gabriela!" Fiz várias perguntas mas ela não disse mais nada.
O mais curioso é que ela não conhecia nenhuma Gabriela.
2020 foi pra mim um ano de imersão em auto conhecimento e resoluções pessoais e 2021 começara com muitas mudanças... hoje percebo que assim como para a chegada da Manuela foi preciso organizar muitos processos, para a chegada de Gabriela. Ela também precisou organizar o território.
Descobrimos que eu estava grávida após Manuela dar vários "avisos". Mas eu estava em um ritmo de trabalho, organização e mudança com o processo de compra da nossa casa que não me atentei. Até o dia que Manu literalmente disse que queria um neném na barriga também!
No dia seguinte de ter dito isso, ela amanheceu engatinhando, e com uma chupeta na boca (nunca chupou chupeta na vida) achamos prudente comprar pois ela estava fazendo tudo de chupeta. Nesse mesmo dia, 25 de abril, pedi ao meu esposo para comprar um teste de gravidez de farmácia, e à tarde tivemos a certeza: estou grávida novamente! Manuela afirmou que era uma menina!
Minha gravidez decorreu tudo dentro do esperado, tirando o fato dos enjoos severos da 6ª à 16ª semana de gestação, um cansaço absurdo a partir das 20 semanas, e claro, ter uma pequena de 3 anos que agregam as demandas exaustivas de uma gestante.
Brinco que Gabriela já veio com a missão de me trazer a consciência que não tenho e nem devo querer ter o controle de nada! Tudo foi conforme ela escolheu!
Dessa vez tinha certeza que queria um parto domiciliar, mas e quem me assistiria?
Conversamos com minha prima e irmã do coração Luana que é anestesista, que de imediato teve palpitações quando cogitei que ela fosse minha médica, eu faço ideia do peso que foi o meu pedido, ela desempenharia o papel de médica, tia e irmã, mas eu nunca duvidei que ela recusaria! Aos poucos fomos alinhando as ideias e ela se tranquilizou quando pedimos que fizesse a assistência neonatal, pois como anestesista apresenta total competência.
E então na segunda consulta de pré natal com o obstetra Jonatan na cidade de Espigão D'oeste, ele disse que poderia me assistir e ainda me daria todo o suporte e assistência necessárias, agora só faltava tranquilizar o Marido... rsrs
O parto:

Criei uma expectativa de que meu segundo parto aconteceria antes das 40 semanas, assim como o primeiro que foi com 39 semanas e 3 dias.
As 38 semanas chegaram e com ela uma ansiedade sem tamanho! Ganhei um lindo chá de bênçãos e tudo já estava pronto à espera de Gabriela! 39 semanas, Data Provável do Parto para 19/12, virada da lua cheia, minha 9° lua se aproximando e com ela a chegada do Natal me deixava ainda mais apreensiva... nunca imaginei chegar na DPP (Data Provável do Parto) e ainda passar dela.

Toda noite ia dormir com a sensação que ficaria grávida pra sempre...havia perdido o tampão pela primeira vez com 38 semanas, criei ainda mais expectativas, e nada... 1 semana após, com 39 semanas e um dia, novamente a perda de mais tampão. Sei que cada parto é único, mas pelo fato de ser tudo tão diferente do primeiro me confundia muito!
Na manhã do dia 21 de dezembro, cheguei a pensar em pedir ao médico que fizesse um descolamento de membranas. Neste dia, resolvi caminhar com Manuela na trilha da mata perto de casa, meditei e conversei muito com Gabriela para entender quais processos eu ainda precisava despertar para a sua chegada. A tarde resolvi tomar o famoso shake indutor de rícino, e eu e Fabrício decidimos a música que a nossa fotógrafa Camila havia pedido há tempos. Quando ouvimos a música, não tive dúvidas, era essa: "Tão sonhada".
Por volta das 17h do dia 21/12 com 40+1 comecei a sentir "cólicas" quase que constantes, mas como já havia sentido outras vezes, e as contrações de braxton hicks (contrações de treinamento) frequentes desde sempre por aqui, achei melhor não alertar nem o marido. Às 18h ficamos ouvindo a música da nossa pequena e assistindo a mais velha brincar, quando contei pro Fabrício que as cólicas estavam frequentes, não sabia definir quando uma começava e a outra acabava.
Minha irmã e madrinha da Gabriela, Letícia, chegou bem na hora, e fomos cronometrar. Avisei ao médico e a fotógrafa, ambos moram em outras cidades. Tomei um banho quente, sabia que se não aliviasse era realmente início de trabalho de parto, e elas espaçaram, ficaram mais pontuais mas não aliviaram!
Camila, minha fotógrafa, chegou em torno de umas 20:30 quando às contrações já estavam mais ritmadas e potencializando. Fiquei ativa, me movimentando, e fazendo os exercícios de báscula de quadril para ajudar no encaixe e descida da bebê, além do movimento ajudar no alívio das dores.

Fomos mantendo contato com o médico. Ele e Fernanda, que é enfermeira obstetra, chegaram às 23:00h. Fizemos um cardiotoco que mostrou que as contrações ainda caracterizavam fase latente, pedi que fizesse um toque para diminuir minha ansiedade, e estava com 3 cm.
Minha doula Cariny me um fez escalda pés, tomei o famoso chá da Naoli indicado para potencializar as contrações, e ficamos ali papeando, toda a equipe, em um clima de muita descontração.


Às 01:30h Jonatan, Fernanda e Cariny foram embora para descansar, Camila e Luana cochilaram por aqui por casa, e resolvi dormir um pouco pra estar mais disposta quando o trabalho de parto ativo iniciasse. Consegui dormir por 1 hora mais ou menos, percebi que nesse tempo as contrações cessaram! Mil coisas passaram na cabeça, achei que havia estagnado, me levantei e voltei a me movimentar e logo elas voltaram!

Caía uma chuva maravilhosa durante toda a madrugada e início da manhã, as 04:30h Luana veio aferir os batimentos do bebê, e às 06:00h precisou ir trabalhar.. nessa hora as contrações já estavam bem intensas, cheguei a vomitar 2 vezes, as dores aliviavam um pouco com o uso do rebozo que meu esposo fazia.

As 08:00h fui pra banheira, com intervalo bem curto entre as contrações, e já sentindo uma certa pressão no períneo. Minha doula e amiga Cariny adoeceu e infelizmente não conseguiu mais participar... estivemos em conexão por toda a gestação, ela tem sido apoio emocional desde a primeira gravidez. Dessa vez, diferente do primeiro parto que foi avassalador, eu tive mais consciência, conseguia conversar nos intervalos das contrações, me movimentar mais e ter domínio do meu corpo, sabendo cada fase que estava passando.


As 08:30h meu obstetra retorna com a enfermeira, estava na banheira nessa hora (meu Deus, como a água quentinha ajuda a aliviar as dores) e quando consegui sair, foi feito outro cardiotoco, evidenciando que as contrações já estavam realmente efetivas. Resolvi voltar para a posição que planejei, de 4 apoios apoiada na bola. Fernanda chegou e assumiu o rebozo.

Nessa hora eu sabia que já estava muito perto de conhecer minha filha, o obstetra, com toda calma e maestria de quem nasceu para essa missão, me dizia como estávamos progredindo, me sugeriu trazer uma perna para frente, tocando o pé no chão para abrir o espaço pélvico e de imediato a bolsa rompeu! Ele dizia palavras de incentivo o tempo todo, brinco que também foi "doulo". Em minutos chega minha prima que teve que se desdobrar em 3 para estar neste momento, nessa hora eu acabava de entrar no período expulsivo.

Quando senti ela coroar pude sentir o círculo de fogo intensamente, e através da respiração consciente consegui ajudar o processo de descida. Notei que por 2 vezes ela subia no relaxamento, quando então concentrei toda minha energia na ativação abdominal para que no intervalo das contrações ela não voltasse a subir. Me disseram que o expulsivo durou mais ou menos 30 minutos; o médico sugeriu que eu a sentisse, pude tocar seus cabelinhos, o que meu deu muita garra para continuar o processo. Em pouco tempo saiu a cabeça e o tórax, onde já podemos ouvir o seu chorinho, mais uma contração e eu a recebi com minhas próprias mãos; o médico apenas guiou sua saída.

Senhor, emoção maior não há!!! Pensei, sou mãe de duas, eu consegui novamente! Ficamos ali nos conhecendo por uns 15 minutos, nos sentindo, nos tocando e nos cheirando. Somente com o cordão totalmente flácido após ela ter recebido todo o sangue necessário da placenta, e que o papai cortou o que nos uniu por 10 meses!

Fabrício esteve comigo cada minuto, mais uma vez foi suporte físico e emocional, achei que por já termos vivido esse processo, ele estaria mais tranquilo... que nada! Ansiedade à flor da pele, muitos cafés, o chão quase abria buraco de tanto que ele andava, estava de prontidão pra tudo que precisei e segurou o choro até nossa Gabriela chegar, quando então desabou! Segundo ele para me dar a força necessária! Obrigada por mais essa travessia juntos meu anjo!

Minha bebê nasceu as 09:52h, no dia 22 de dezembro de 2022, pesando 3.660kg e medindo 51.5 cm, períneo íntegro novamente e uma sensação de que tudo posso: mulher maravilha mesmo! Deus me presenteou com mais uma experiência divina, me deu a oportunidade de ser mãe novamente e ressignificar muitos conflitos... Gabriela assim como eu fui é a segunda gestação, só esse fato já me despertou muito!



Fui privilegiada em ter uma equipe maravilhosa que em todo momento respeitou e contribuiu para que o protagonismo do parto fosse apenas meu! Manuela chegou poucos minutos depois do nascimento, havia dormido na casa dos avós e dizia o tempo todo: "Vamos vovó! Estou desesperada pra conhecer minha irmã!". E esse encontro foi o mais lindo que já vivenciei em toda a minha vida! E então, ali minha família se completava!



Fotos por Camila Correia. Minha fotógrafa mais assistente de parto que existe!!!

Na foto: Camila Corrêa (fotógrafa). Fernanda (enfermeira obstetra). Jonatan (obstetra). Mayara, Gabriela, Manuela e Fabrício.


Aqui você pode conhecer o relato de parto do nascimento da Manuela, primeira filha.
16 de setembro de 2021
Relato de parto da Isabela: parto domiciliar em Buritis

Foto: arquivo pessoal. Isabela, Rebeca e William
Em Buritis, interior de Rondônia, também tem parto domiciliar... vamos conhecer a história linda da Isabela parindo em casa sua filha, Rebeca.
Poucos meses após Matheus nascer, as pessoas já me perguntavam se eu planejava mais um filho e a resposta era: NÃO! E de fato, não cogitava outro, aliás, nas minhas convicções um filho era suficiente para um casal. Além disso, outros fatores envolviam minha decisão, entre eles o puerpério. Gente, fala sério, ninguém disse que seria fácil, mas nunca imaginei o quanto era difícil. Noites intermináveis, madrugadas geladas e solitárias acompanhavam as mamadas, era peito cheio, vazando, doendo, um cansaço sem fim. Tomar um banho e lavar os cabelos era uma raridade nos primeiros dias. Eu não tive aquele negócio de vovó coruja ajudando, era marido e eu. Graças a Deus minha amiga Denise que cuidava da casa me dava umas dicas, tentava me acalmar, ela foi meu único apoio, mas eu sinceramente não sabia nem trocar uma fralda. O bebê chorava, eu queria chorar também e chorava. Tinha medo de dar banho, trocar roupas e até do cocô e, diga-se de passagem, no quesito sujar fraldas Matheus “entendia” muito bem. Tive medo do coto umbilical e aquela de instinto materno não sei onde foi parar, porque comigo não rolou. E cá entre nós não estou reclamando, nem poderia. Tive um excelente trabalho de parto, a recuperação foi muito bem. Meu filho nasceu lindo, perfeito e saudável. Foram poucos episódios de cólicas, mas isso não anula o fato de que sim, é difícil maternar, você vence uma fase e logo surgirá um novo desafio.
Mas se tem algo que me ajudou muito nessa caminhada foram as Rodas, inclusive falei dela no relato de parto do Matheus. Após a chegada dele continuei participando, era prazeroso, diria ainda um grande privilégio estar com mulheres/mães tão incríveis, partilhando de experiências, contando as vitórias e as frustrações que permeiam esse mundo. Lá eu sabia que não estava só, todas passavam por desafios e o acolhimento nos fortalecia.
Bastou apenas 02 anos e sim, eu havia mudado de ideia quanto a ter mais um bebê e de certa forma a nossa Rede de Mães e Amigas me influenciou, pois em uma conversa mencionei um motivo pessoal em não planejar mais uma gravidez, mas uma das meninas me fez refletir em outra perspectiva, a partir dali nascia em mim o desejo de gestar outra vez. Retirei meu Implanon, aliás, me arrependi demais em ter usado ele como método contraceptivo por mais de um ano, pois deixou meu ciclo todo confuso.
GESTAÇÃO

Foto de Adriana Leal. Isabela
Quando descobrimos a gestação, pedi ao meu marido para aguardar um tempo, fazermos exames, USG e só depois dar a notícia. Nunca gostei de já sair divulgando a esse respeito. Tudo bem, quem faça, mas considero uma decisão bastante particular e está tudo certo, mas eu, Isabela, não gosto. Nossa primeira gestação foi anembrionária, e este foi um fator que influenciou na minha decisão de me resguardar algumas semanas, para só depois falar.
Durante o período que ainda esperávamos para contar a novidade tive um escape e aquilo já foi motivo de pânico, mas a enfermeira obstetra - Michele Gadelha, que me acompanhou no pré-natal, me pediu para fazer repouso durante alguns dias e observar. Graças a Deus não passou de um susto, mas acabamos adiando a novidade.
Quando estávamos com 14 semanas contamos nosso “segredo” e assim como na gestação de Matheus está também estava super tranquila, sem enjoos, pressão arterial normal, apenas sentia-me mais cansada com os afazeres da casa e uma criança de 03 anos que demanda atenção e cuidados, além da falta de sono e dor pélvica que também incomodaram já no segundo trimestre.
Ao completar 22 semanas, descobrimos que estávamos à espera da Rebeca. Inicialmente até pensei que seria outro menino, mas conforme as semanas iam avançando passei a suspeitar de que era uma menina, principalmente por notar mudanças na aparência da minha pele e eu estava certa no meu palpite.
Minha Rebeca foi uma bebê muito ativa durante a gestação, ela literalmente dançava na barriga, a DPP era para 29 de agosto, no entanto esse fator me fazia acreditar que ela anteciparia, além disso ela estava bem insinuada. Como não gosto de deixar nada para depois, tratei de organizar nossas malas e por volta das 37 semanas já estava tudo certo à espera da nossa pequena.
Erramos nas previsões e suposições. Até brinquei que “a lua me traiu”, pois passou a virada de lua cheia, e nada. Rebeca plena no lugarzinho dela, sem pressa alguma em deixar seu cantinho que apesar de apertado, naquele momento era o lugar que ela estava se sentindo mais segura.
Completamos 39 semanas e eu estava me sentindo tão bem. Pleníssima, eu diria. Propus à fotógrafa Dri (Adriana Leal), fazermos um novo ensaio para registrar a barriga. A Dri é uma profissional incrível, dona de um coração enorme. Passei a admirá-la no ensaio de newborn do Matheus, ela também faz parte da nossa Rede e é a melhor fotografa da nossa cidade, diria da região, muito dedicada ao que se propõe fazer.
IMPORTÂNCIA DA REDE DE APOIO
No dia 25 de agosto/2021, decidimos fazer uma “Roda” de última hora na casa da Enfermeira Cris. Não planejamos nada, só combinamos horário, local e quem tinha a tarde livre se juntou a nós. Que tarde/noite foi aquela? Nossa, muito agradável! Rimos, choramos, comemos muito, eu comi muito (com direito ao pão de queijo da mineirinha Cris, depois de anos nos prometendo... Hahaha)! Conversamos sobre assuntos diversos relacionados à maternidade e fiquei muito à vontade, tinha ocitocina no ar e sempre que nos reunimos não é diferente.
Foto: arquivo pessoal. Adriana Leal, enfermeiras Cris e Keila e Denise, Fernanda, Jóice, Jeane, Nauanny e Débora
O PARTO – 26/08/2021
Já de volta em casa, fizemos toda rotina normal com Matheus e fomos dormir. Por volta de 00:00 acordei com uma dorzinha chata nas costas parecido cólica menstrual, me levantei, fui ao banheiro e “nadica”. Estava tudo na mais perfeita ordem “lá embaixo”. Ainda fiquei algum tempo deitada no sofá, mas acabei voltando para cama. Dormi profundamente.
Acordei novamente era quase 02:00 sentindo a mesma dorzinha chata, fui novamente ao banheiro e sim! Sim, estava acontecendo. O meu corpo estava dando sinais que nosso momento estava chegando. Me deitei alguns poucos minutos no sofá, Rebeca fez um movimento forte, senti e ouvi um “poc”, era a bolsa rompendo. Fui ao banheiro e logo avisei a Cris, ela estava bem atenta a mim, pois me respondeu imediatamente e em seguida, ela se encarregou de avisar a Enfermeira Keila. Nesse instante as contrações estavam leves e uma a cada dez minutos. Uns 20 minutos depois as contrações estavam mais intensas e duas, a cada dez minutos.
A Keila me avisou que se deslocaria até a clínica para pegar alguns materiais necessários e já seguiria para minha casa. Enquanto ela estava a caminho, aproveitei para acordar o papai e contar que estava em trabalho de parto. Ele ficou todo feliz, se levantou e tratou logo de se arrumar. Ficamos aguardando e por volta das 03:15 ela me ligou para se certificar do endereço. Quando ela chegou, eu já nem sabia ao certo como estava à frequência das contrações, sei dizer apenas que eram constantes e mais doloridas. Eu pedia incessantemente para meu marido fazer massagem nas costas(no outro dia senti que o local ficou beeem dolorido, porque eu pedia para massagear com força). A Keila fez a ausculta e pedi apenas para tomar um banho gelado, foi extremamente rápido, pois ela precisava me avaliar.
Fomos para o quarto, lá a Keila me avaliou e eu perguntei como estava a evolução da dilatação, ela respondeu: “-Isa, sua neném já vai nascer! dilatação total”. Eu quase nem acreditei, fiquei muito surpresa mesmo, pois havia pouco mais de 1 hora que eu havia sentido as primeiras dores. Fiz um carinho na barriga e disse: “- Filha pode vir, mamãe está pronta pra te receber!” Por alguns instantes fiquei curtindo aquele momento. Enquanto isso, o papai havia ido ao carro buscar uma caixa a pedido da Keila. Comecei sentir uma dor muito forte e uma pressão, desci da cama me abaixei ali no chão mesmo, veio a primeira contração e vontade de fazer força, então toquei e senti a cabeça, a Keila apressou o papai, pois ela já estava nascendo, ele também ficou muito surpreso, pois estava acontecendo tudo muito rápido. Veio a segunda contração e nossa pequena Rebeca chegou! Chegou, chegando. Choro forte, alto, a Keila apenas amparou e ela veio para meu colo. Ali ficamos papai, ela e eu, conferimos cada detalhe. Linda, perfeita! Nossa menina nasceu às 03h40 medindo 50cm e pesando 3,525kg.

Foto: arquivo pessoal. Isabela e Rebeca.
O papai trouxe nosso menino para ver a novidade que ele tanto esperava. Após 39 semanas e 04 dias a Rebeca finalmente havia chegado e ela veio no aconchego do nosso lar, no nosso quarto.

Foto: arquivo pessoal. Isabela, Rebeca e Matheus
Quando a Cris chegou, ela já havia nascido, mas ficou ali e seguiu com os procedimentos juntamente com a Keila. Aguardamos o nascimento da placenta e diferente do parto do Matheus, desta vez as contrações foram bastante doloridas, me fez até perder a conexão com minha filha por algum tempo, mas graças a Deus não demorou muito. Foi um alívio quando nasceu e após ser avaliada a Keila constatou períneo integro.

Foto: arquivo pessoal. Isabela, Rebeca e a enfermeira Keila
O fato de ter sido assistida apenas pela Keila não foi um problema, muito pelo contrário, depois entendemos que Deus nos deu uma nova oportunidade de ressignificar para ambas. Pois como já mencionei no relato de parto do Matheus, ela nos acompanhou durante toda madrugada e quando eu já estava com dilatação total fizeram uma solicitação extra sobre serviços da clínica e ela teve que sair do quarto onde estávamos. Matheus acabou nascendo e ela não estava conosco no momento. De certa forma, aquilo me machucou e inconscientemente me senti ingrata. No fundo sei que havia marcado a ela também. Então desta vez, fomos apenas nós e foi lindo, perfeito!

Foto de Adriana Leal. Rebeca, Matheus, William e Isabela
GRATIDÃO
Eu sonhava receber minha filha de forma natural e humanizada e Deus sabia disso, Ele conhecia o desejo do meu coração e mais uma vez me surpreendeu em detalhes, quando amanheceu o dia Ele me fez lembrar esta canção:
infinitamente mais
do que tudo
do que tudo que pedimos
do que tudo que pensamos
do que tudo que sonhamos
e esperamos...”♥
Nada do que aconteceu foi por merecimento meu, mas sua graça e sua misericórdia não têm fim, Ele nos ama, Ele me ama e cuida dos meus.
Gratidão pelo amor e cuidado dEle.
Ao meu marido por estar ao nosso lado mais uma vez, sua presença foi essencial, sem ela não teria me sentido segura e mais forte. Ao nosso filho também, que apesar de ainda ser um bebê ele estava muito feliz e ansioso para conhecer a irmã.
À enfermeira obstetra Michele Gadelha que não mediu esforços para nos atender fazendo com carinho e amor nosso pré-natal.
Às meninas da Rede Mães e Amigas. Amor, empatia, disponibilidade é o que nos une, amo cada uma. Em especial a Adriana Leal que apesar de ter chegado após o parto, ela eternizou com registros lindíssimos minha gestação e fotos pós-parto. Gratidão.
À enfermeira obstetra, consultora em amamentação e doula Cristiane de Figueiredo e enfermeira graduanda em obstetrícia Keila Becker pelo amor e carinho incondicional naquilo que fazem. A Cris me acompanhou nas últimas semanas e a cada encontro/consulta ela me motivava, riamos e chorávamos juntas, me passava segurança de que tudo daria certo, e deu. E a Keila é o anjo que Deus colocou na minha vida para estar comigo nos momentos mais importantes da minha vida, sou grata e amo demais. Sabem qual o segredo delas? Colocar Deus sempre à frente para que tudo dê certo.
E gratidão também a cada amiga que estava orando e intercedendo por mim e pela minha família neste momento tão único e especial para nós.
Se me perguntassem como fiz para viver está experiência, diria: Orei a Deus, busquei informações, uma boa assistência com profissionais capacitados e comprometidos e desejei muito, mais do que tudo. Eu tinha um histórico de gestação muito bom então fui apenas um portal, uma passagem trazendo Rebeca para o lado de cá.

Foto de Adriana Leal. William, Rebeca e Matheus
O milagre da vida aconteceu, Rebeca nasceu de mim e eu renasci dela. Renasceu uma nova mãe, desta vez mais segura, forte e corajosa, não melhor do que outra mãe, mas a melhor versão de mim para eles.
Tenho plena consciência de que essa nova etapa na minha vida será de grandes desafios, mas também de oportunidades para crescer e aprender com meus filhos. E se alguém me perguntasse se quero ter mais filhos, a resposta seria: NÃO! Mas o amanhã não me pertence, hoje tenho esse pensamento, as opiniões mudam e quem sabe isso aconteça daqui algum tempo.”
Sou Isabela Cristina, 32 anos, esposa do ‘papai’ William Moreti e mamãe do Matheus de 03 anos e da Rebeca.

Foto de Adriana Leal. Matheus, Isabela e Rebeca
9 de setembro de 2021
Ressignificando perdas

Porto Velho, Rondônia. Dezessete de agosto de dois mil e seis.
Eu me descobri grávida! Não que eu não tenha antes recebido um sinal de que meu filho estava a caminho. Lembro-me perfeitamente de vê-lo em sonho... ou seria em telepatia? Lembro do susto do resultado, de sentir o peso da palavra ‘mãe’ e de me sentir esquisita, como se tivesse aberto um vácuo no espaço-tempo da minha vida.
Naquela tarde, tive o exame de sangue – POSITIVO – e, no mesmo dia, fiz um exame de ultrassom... e aí começou uma história ainda não registrada.
No exame, a médica observou duas formas anecoidais e, talvez num rompante ignorante (que não importa mais julgamento), disse-me que poderiam ser gêmeos! Então, eu não estava somente grávida, mas estava grávida de gêmeos. Minha tia, que me acompanhou no exame, ligou para meu marido e contou a dupla novidade. Eu sorri, me senti especial, embora ainda estava atônita e com o ar suspenso no peito.
Dormi (?) com aquela festa de emoções... Conta para a família toda, respira a nova ideia e comemora. Cheguei a ganhar de presente um porta retrato com dois espaços para as fotos dos bebês.
Nove dias depois, outro exame de ultrassom... e, desta vez, só um saco gestacional. Silêncio.
Eu estava só neste dia. Eu e o médico que não me deixou reclamar da perda; logo tranquilizou-me dizendo que estava tudo em ordem e me deu os parabéns.
Voltei para a casa me sentindo confusa e indigna de lamento.
Chorei.
A tristeza durou pouco, é verdade. Pouco demais, vejo hoje. Não verbalizei a dor, não dei força para que ela ganhasse corpo e, enfim, saísse rumo ao canal milagroso onde são tratadas todas as dores que afloram à consciência.
Aqueles nove dias em que carreguei no ventre e na alma a imagem de que era uma recém mãe de dois filhos ficaram mascarados diante da chuva de novidades e alegrias vindas da espera do filho que ficou. O assunto foi perdendo corpo, foi ficando nebuloso, confuso mesmo, difícil de definir, de distinguir e, de acreditar. Restou-me a descrença. “Talvez nem eram dois” eu pensava, dando com os ombros. E, com esta frase, eu toquei quatorze anos de maternagem... veio mais um filho e mais outro e vieram muitas e muitas versões de mim.
Até que essa história começou a reclamar um lugar! Veio pedir guarida. Cobrar âncora.
Veio pedir espaço pois sabe que nada vivifica se ficar escondido e esquecido, sem a devida pomba, sem o destaque merecido. Nenhuma dor vai embora sem ser chorada. Nenhuma ferida cicatriza sem que olhemos para ela para ver o que precisa ser feito.
E o que precisava ser feito era o que mais me deixava longe de conseguir trazer à tona esse fato: sou mãe de 4 filhos.
Presa na minha prepotência, sempre foi mais fácil navegar pela razão e supor que não eram dois bebês não e que não perdi um filho, do que me colocar frágil diante da vida e chorar a partida.
Fui em busca dos mergulhos necessários. Mergulho em meu inconsciente. Pedi para sonhar... e veio o sonho! Nele a moça dizia que havia perdido um bebê há muito tempo atrás, que havia esse luto na vida dela, mas que tudo já estava bem. Suspiro...
Foi com uma mandala que eu soube deste sonho. Sim, aquelas formas geométricas concêntricas e que significam ‘círculo’, em sânscrito. Interessante que para a terapia junguiana, mandala é o círculo mágico que representa simbolicamente a luta pela unidade total do eu.
E eu me vi em luta mesmo a partir disto tudo. Fui rever os laudos – tenho todos – lia e relia, buscando freneticamente pela razão, o que só vemos pela emoção. Que tola! Veio então a lucidez... e lembrei que “só se vê bem com o coração. O essencial é invisível aos olhos”. Logo eu, que provei tão bem da fé no invisível... esse espaço-tempo mágico que conheço bem e que precisava alcançar novamente.
Era chegada a hora de eu vencer a luta, abandonar esta roupa que não me cabia mais de vergonha e indiferença e então acolher meu bebê. Não havia mais lugar para dúvidas e tira-provas.... ficou tudo irrelevante já que é certo que a coincidência é, na verdade, a flecha implacável da vida sabendo o que faz.
E foi assim.
Filho, bem vindo! Eu te saúdo!
Que bom que você nos escolheu. Que bom que compartilhou do meu ventre com seu irmão por dias tão gloriosos. Eu te reverencio e te dou um lugar. Aquele dia de despedida não chorada agora ganha contornos de gratidão e fé na Vida infinita de Deus e, em nome Dele, serás lembrado sempre com alegria e harmonia como prova do amor de nossa família.
Toda paz.
Cariny
31 de maio de 2021
Relato de parto de Dóris: parto natural pélvico em Rolim de Moura

O relato abaixo me emocionou pela história da gestante e o quanto ela estudou e foi atrás, com uma adversidade bastante grande: o bebê sentado. Caminho de vitória que a Dóris fez... vamos ao parto:
Sempre sonhei com um parto natural e há muitos anos estudo sobre o assunto através de relatos, perfis de obstetras e doulas. E aqui está o meu relato para incentivar as mulheres que sonham com o mesmo, assim como fui incentivada por outras, eis aqui minha contribuição. Sempre mencionei com meu esposo quando ainda namorávamos que se tivéssemos um filho gostaria que ele estivesse presente segurando minha mão na hora do parto. Antes de engravidar eu me preparei fisicamente, emocionalmente e psicologicamente.
Já havia pesquisado sobre doula na região onde moro atualmente (Rolim de Moura) e tive o prazer de acompanhar por muito tempo o trabalho da Doula Suelen, do Luz Do Nascer e assim que soube da gravidez de 4 semanas eu já a contratei.
Descobri a gestação em fevereiro e em março a pandemia começou... mas fiquei em paz pois creio que Deus sempre está comigo. Tive uma gestação super saudável, devido a pandemia eu sai da musculação e não pude ser a "grávida maromba" que eu queria...rsrs... mas fiquei firme no pilates com a Fisio Carvalho Reis que realizou os atendimento em domicílio (minha gratidão!).
Durante toda a gestação, a minha doula me muniu de informações, com indicações de leitura, documentários (assisti o renascimento do parto 1, 2 e 3 e uma série sobre desenvolvimento de bebês), li livros sobre parto, vi muitos vídeos e relatos no youtube.
Meu marido Rodrigo sempre comigo, me apoiando, ouvindo meus aprendizados e meus anseios (grata a Deus por ter colocado vc em minha vida). Com 33 semanas fiz um ultrassom, e o médico informou que o bebê estava pélvico e que dificilmente após esta semana ele viraria, fiquei preocupada e a doula me incentivou a fazer os exercícios (spinning babies) para estimular a virada do bebê. Com 36 semanas imaginei que ele tivesse virado, afinal de 3 a 4% não viram. Conversei com a médica que até então me acompanhava e ela me disse para ficar tranquila, porque ela já tinha visto nestes anos de experiência o bebê virar na hora do parto com 40 semanas. Mas, continuei fazendo os exercícios e para minha surpresa no ultrassom de 37 semanas ele ainda estava pélvico (sentado) da mesma maneira que estava em todas as outras ultras anteriores e a primeira coisa que o médico falou foi:
- Ih ta sentado, direto pra faca!
Nossa, como fiquei triste, como chorei! Para muitas, a experiência do parto não faz nenhum sentido, mas para mim era necessário passar por isto, eu sentia que seria importante para a minha maternidade, além de todos os benefícios físicos para mim e para o meu filho. Bom, eu já tinha ouvido falar sobre parto natural pélvico, mas sabia também que são poucas equipes no país que se habilitam a fazê-lo, imagina, se já é difícil escolher o parto normal cefálico e ser ouvida, imagine estando pélvico.
Me recordei que havia trabalhado com uma médica cubana que tinha tido dois partos normais hospitalares e que ambos os filhos dela estavam pélvicos e ainda me informou que em cuba este tipo de parto é comum, tem alguns parâmetros a serem analisados mas que em sua maioria é feito.
Também já havia lido sobre a manobra cefálica externa, as vezes eu poderia optar por um dos dois. Enfim, entrei em contato com a minha obstetra até então e perguntei se ela faria parto normal pélvico, ela disse que não pois ela só faria se não fosse meu primeiro filho e que a equipe dela não estava preparada para um parto assim. Então perguntei sobre a manobra para virar o bebê ainda dentro da barriga e ela disse que não faria, pois julga ser perigosa. Perguntei a outro profissional e tive a mesma negativa.
Foi então que duas amigas minhas maravilhosas (Andressa Pargmosselli e Inara Moreno) me falaram sobre a Livia obstetra e pesquisando nos destaques do insta dela eu encontrei um storie sobre parto pélvico, então imediatamente agendei uma consulta e levei minha mãe junto, que não se conformava de maneira alguma com parto normal pélvico e a doula também se fez presente. Foram duas horas e meia de consulta, tiramos todas as nossas dúvidas, ela explicou sobre o parto pélvico, fez ultrassom para estimar o peso do bebê. Me explicou sobre os dois procedimentos (parto normal pélvico e VCE) e então me decidi a aguardar o trabalho de parto. Então com 38 semanas, mudei de equipe médica. Mas continuei fazendo os exercícios para que ele virasse, fiz acupuntura com este fim também com Fátima Macedo em Cacoal.
Já havia perdido uma parte do tampão mucoso com 37 semanas, e sempre saia mais um pedaço (sempre transparente) e eu brincava com a doula que o meu tampão deveria ser infinito. Chegamos nas 39 semanas e em alguns dias eu imaginava que entraria em trabalho de parto, começavam as contrações, parecia que ritmariam, mas depois sumiam completamente e nada.
Chegamos nas 40 semanas e a mesma coisa, apenas alarmes falsos, comecei a ir todos os dias escutar o coração do bebê e a médica e a doula haviam me falado sobre algumas induções, inclusive a natural com chá. Então, quando completei 41 semanas, comecei a tomar o chá para indução do parto a cada 2h que a minha querida doula me trouxe. Quando foi 22:30 deste mesmo dia (15/10/20) as contrações começaram e eu comecei a cronometrar, parecia que estavam ritmando, entrei em contato com a doula e ela me informou para aguardarmos mais um pouco só para termos certeza que realmente era o trabalho de parto. Me incentivou a descansar, mas quem disse que dava? A cada contração... impossível relaxar, nem com banho quente. Então realmente era o trabalho de parto, eu sentia! Seria este dia que veria o meu filho! A doula chegou e comecei a agachar a cada contração para auxiliar na descida do bebê.
Meu esposo me ajudava nos agachamentos e a doula me ajudava a me concentrar nas respirações certas, no relaxamento certo. Mas as contrações estavam muito desritmadas, tudo indicava um início de um longo trabalho de parto, mas as contrações estavam muito fortes, e eu pensava: -poxa, se isto é só o começo, que o Senhor me ajude a ir até o fim! Então, em uma das contrações eu senti um puxo e informei a doula, mas era algo tão impossível, afinal, as contrações não estavam em um ritmo de trabalho de parto! Tentei relaxar então, mas não consegui, porque na próxima contração eu senti mais dois puxos e fiquei aflita. Fui orientada então a ir no banheiro e me tocar, se sentisse algo diferente no local do colo do útero tomaríamos providência, do contrário, eu relaxaria enfim para que a dilatação continuasse.
Quando me toquei senti algo que identifiquei como sendo a bolsa, e já bem perto da saída. A doula olhou e confirmou, sim, era a bolsa! Ligou para a médica e informou que não daria tempo de chegarmos a Cacoal, então ela viria. Quando deitei em minha cama para continuar o parto, agora já no expulsivo, sentindo o meu corpo fazendo força para que o bebê saísse, minha bolsa estourou e então estes puxos se tornaram mais frequentes, vocalizei bastante para auxiliar no relaxamento do períneo. Após alguns minutos a médica ligou dizendo que não conseguiria prestar o atendimento aqui caso acontecesse alguma emergência e então teríamos que ir. Mas como ir sabendo que não daria tempo? Neste momento um medinho bateu em mim, pensei mil e uma coisas. Meu esposo se manteve calmo, me auxiliou em todo o momento, me deu muito carinho e palavras de força!
A minha querida doula Suelen, a calmaria em pessoa, conduziu tudo com muito amor, com muito respeito e com muita paz. Me incentivando, me acalmando. Entramos no carro e a poucos quilômetros de casa, após alguns puxos, quando me posicionei de cócoras, o nosso amado filho Heitor nasceu, sim, nasceu sentadinho, saiu primeiro o saquinho, bundinha, perninhas, corpinho e por último a cabeça às 4:45h do dia 16/10/20.
Não entrei na partolândia, fiquei o tempo todo bem consciente. Nasceu sem nenhuma intervenção médica, a todo momento a doula Suelen cuidando do meu períneo para minimizar alguma possível laceração que foi mínima, nem precisou de ponto. Nasceu bem corado, eu pude pegá-lo e trazê-lo ao meu colo, como sempre sonhei, estava acordado, me olhando com aqueles olhos arregalados que penetraram os meus e uma onda de amor, alívio, e muita, muita gratidão me inundou. Como me senti feliz em saber que segui o curso da natureza que o Senhor criou para o meu corpo. E esta era minha oração, pois ao contrário do que ouvi muito na gestação, que querer um parto normal pélvico era loucura, que era capricho. Posso dizer com todas as letras parto natural pélvico é natureza, é divino, é possível, a ciência mostra esta possibilidade, os profissionais que não estão atentos a isto que não sabem! 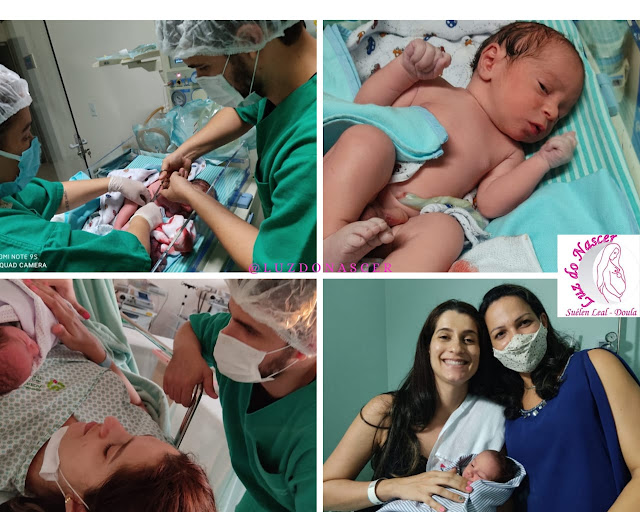
Nós tivemos nossa Golden hour, o papai que cortou o cordão umbilical lá no hospital! Chegamos em Cacoal e nós dois recebemos os cuidados médicos pós-parto necessários! Ficamos muito felizes com a chegada inusitada do nosso filho! Foi muito mais do que sonhei a experiência! Foi um parto super rápido (total de 5h de trabalho de parto ativo) e mega emocionante.
Como sou grata a Deus por ter encontrado uma equipe médica que me incentivou, que me amparou. Que realmente entende todos os riscos inerentes a uma cesárea que por ter se tornado algo muito comum, muitos se esquecem. A cesárea pode salvar vidas, e louvo a Deus por esta possibilidade existir, mas acredito em indicações reais.
Sei também que meu puerpério não seria o mesmo com uma cesárea nunca! E cada um sabe da sua realidade, neh! Quero dizer a você mulher, que a experiência de parto é única! Que vale a pena! Que seu corpo é capaz de parir e que seu bebê é capaz de nascer! Não permita que ninguém te desestimule se este for o seu desejo!
Acredito que a decisão da mulher deve ser respeitada independente do parto que deseja, dentro do que for seguro para ambos! Parto natural requer preparo físico, emocional e espiritual! Espero que este relato te fortaleça! Se muna durante a gestação de muita informação e de uma equipe nota dez! Indico todos os profissionais que mencionei de olhos fechados! Meus agradecimentos ao meu Deus que me sustentou! Ao meu esposo que me apoiou em tudo na gestação e esteve ao meu lado ativo durante o trabalho de parto! À minha doula que acabou por ser parteira rsrsrs e que inclusive estava gestante na época!
Como aquele carro ficou enorme pra caber nós duas lá atrás!
À minha mãe que aprendeu muito sobre parto estudando comigo e que se faz muito presente em minha vida também!
À dra Lívia por ser tão atualizada, como isto é bom!
E à minha irmã que estava lá em casa e que mesmo ficando assustada se fez forte e me fortaleceu com palavras de incentivo!
O que resume está experiência, é Gratidão!
(Dóris Mendes Costa Cardozo é mãe do Heitor, cirurgiã-dentista, casada e mora em Rolim de Moura.)
4 de fevereiro de 2021
Relato de parto da Nayane: parto domiciliar em Pimenta Bueno
No dia 12/01 foi meu Chá de Bênçãos, preparado e organizado pelas minhas amadas @mileferronato @laismacielmatias @raquelnns, era virada de lua, Lua Nova, lua de concepção da Helena, e eu acredito muito na influência da Lua! Comecei com os pródromos na quarta feira dia que mudou a lua, sentia algumas cólicas!Minha irmã teria que ir pra Ji-Paraná na quinta e só voltaria no sábado, queria muito que Helena esperasse ela, assim como no nascimento da Maria Clara, mas também entreguei nas mãos de Deus, se fosse pra Helena nascer sem ela aqui, que fosse feita a Sua vontade! Na quinta feira começou sair tampão, sexta mais um pouco e como percebi que a hora dela estava se aproximando, fui preparando o ambiente que ela nasceria do jeito que eu queria, o mais acolhedor e mágico possível! Titia Mile chegou no sábado, eu continuava em pródromos, mas nada de entrar em trabalho de parto, mas na minha cabeça eu imaginava que ela nasceria no domingo, dia que completaria 40 semanas e dia que Maria Clara também nasceu!

No sábado a noite, chamei meu marido no cantinho de oração que havia preparado e fizemos uma oração muito sincera, pedindo que ela viesse na hora dela e que Deus abençoasse o momento da sua chegada com muita saúde e ali me senti mais tranquila!Na manhã de domingo às contrações começaram a pegar um ritmo, a cada 5 minutos, me deu uma animada pensando que estava iniciando a fase latente, mas não durou muito tempo e perdeu o ritmo, não vou mentir que eu estava ansiosa porque as pessoas perguntavam o tempo todo, sabemos que não fazem por mal, mas isso atrapalha, também comecei a pensar que ela passaria muito das 40 semanas, que talvez não entrasse em TP e minha irmã teria que voltar pra Jí-Paraná às 05h30 da manhã de segunda! Tentei dormir e relaxar a tarde e por volta das 17h percebi que realmente entrei na fase latente, as contrações pegaram ritmo a cada 5 minutos e não pararam mais, eu estava muito tranquila, a dor era quase nada, fui caminha na quadra com a Lola, aguardando minha irmã, mãe e vó chegar lá em casa! Às 18h minha irmã fez um toque e estava com 4cm de dilatação, elas foram embora a noite e eu fui tentar dormir e quem consegue dormir, mesmo que as contrações eram muito suaves?Então por volta das 23h chamei minha irmã pra ficar aqui em casa comigo (ela estava na minha mãe), ela veio e madrugada a dentro o TP não pegava intensidade, verificamos o batimentos fetais a cada hora e tudo permanecia normal!Deitamos na sala e ela conseguiu dormir e foi aproximando a hora que ela teria que ir trabalhar, se não tivesse evolução ela teria que ir! Resolvi mais uma vez ir no cantinho de oração e pedi muito a Deus e Nossa Senhora do Bom Parto que evoluísse o TP, até porque já estava chato contrair a cada 5 min e não aumentar a intensidade.. rsrs...a dor não me incomodava nada, mas não conseguia dormir, então isso ficava exaustivo!



Comecei andar pela casa e percebi que as contrações estavam a cada 3min, mas sem intensidade, pedi a Mile fazer mais um toque, ela ficou receosa de fazer, com medo de não ter evoluído e eu ficar ansiosa! Só sei que as 05h ela então decidiu fazer, porque pedi muito, e eu lembro que falava mentalmente: Senhor tomara que já esteja uns 6 a 7cm de dilatação, e assim aconteceu, no toque ela constatou que estava 7cm e eu incrédula, até falei para ela como pode dilatar tanto sem eu sentir quase nada de dor? Liguei pra minha doula @laismacielmatias e pra @janetestocco... logo às 05h15 a Laís chegou e quando ela chegou a dor começou intensificar, mas ainda tudo tranquilo! Fomos nos preparando, conseguimos fazer umas fotos, ela me auxiliando nas massagens, exercícios, e ainda consegui dançar a música que queria "É Hoje" da Ludmilla...rsrs... e por uma hora a dor ficou a mesma! Meu marido não conseguiu ficar muito comigo, a Maria Clara acordou e ele foi ficar com ela, dando assistência quando preciso!
Às 06h10 a equipe do @hospitalsantacecilia chegou, minha amiga @janetestocco e @borchardtaristeu, e com a chegada dela a dor intensificou mais ainda... eu imagino que eu estava com uma 8cm, e acreditem a dor estava muito tranquila até, mas consegui interagir com a equipe!
Janete e Aristeu muito tranquilos, observando, brincando com a Maria!Lembro que pedi a Laís que queria ir ao banheiro, ela me auxiliou, e ela ofereceu para ir pro chuveiro quente e foi ali quando agachei, foi que a dor intensificou daquele jeito, você tem a impressão que vai morrer, aliás, você sabe que vai morrer, porque na verdade você vai (re) nascer, é muita dor, e você se vê num beco sem saída, porque sabe que não tem como voltar atrás, é enfrentar a dor e se entregar!
Posição de 4 apoio no banheiro, senti um puxo (vontade involuntária de fazer força) pedi a Laís, minha doula, chamar minha irmã, ela tentou fazer um toque comigo de cócoras mas não conseguiu, fomos pra cama e então estava 9 pra 10cm, quase total, colo ainda não tinha apagado, e ela falou que pela bolsa íntegra, a bebê estava um pouco alta, talvez demorasse algum tempinho!


Mas as contrações eram uma atrás da outra, e os puxos cada vez mais forte, a cada contração eu agachava e fazia força!Eu coloquei a mão e senti a bolsa no canal vaginal, foi quando a Laís me conduziu pra piscina, antes de entrar fiz mais umas 2 forças, entrei na piscina e escolhi meu cantinho, olhando pra parede e de cócoras (sempre imaginei parindo sentada na banheira, mas é o instinto na hora que faz você saber como quer parir)Escutei o barulho da bolsa rompendo, coloquei a mão e senti a cabecinha dela no canal vaginal e dali não tirei mais a mão, senti ela o tempo todo até sair, arde demais socorro, mais umas duas forças e ela saiu na minha mão, eu a retirei e trouxe para meus braços, nós duas ali concentradas, como um animal que vai parir quietinho, porque o parto é isso, é preciso desativar o o lado racional e ativar o lado primitivo!
Só sei que o desfecho final foi tudo tão rápido, minha irmã tinha acabado de sair pra ver algo, Saviano esquentando água, o momento que ela nasceu mesmo não deu pra filmar, quando falei que ela estava vindo, a Janete saiu correndo chamar todos.. rsrs!
Só sei que foi assim, a segunda maior emoção da minha vida, não tem explicação de como foi surreal! E às 06h50 do dia 18/01 ela nasceu de mim e eu renasci dela, Helena! Nasceu super bem, com 1 circular de cordão, pesando mais ou menos 3.350 (pesamos certinho no outro dia), 50cm, já mamou bem lindinha no tetê da mamãe!!!
Mamãe Nayane Cristina S. Ferronato
Papai Saviano Fuzari de Abreu
Maninha Maria Clara!
Equipe: Obstetra Delano Evangelista, Enf. Obstetra Camile Ferronato, Doula Laís Stefani, Enf. Janete Stocco e Tec. Enf Aristeu Borchardt